Điều trị cơn suyễn đe dọa tính mạng của trẻ em
Điều trị cơn suyễn đe dọa tính mạng
Nhập khoa cấp cứu hoặc hồi sức.
a. Đánh giá
• Lâm sàng: thở không đều, tím tái, hôn mê, SpO2 < 90%.
• Dấu hiệu sinh tồn: nhịp thở, mạch, huyết áp, nhiệt độ.
• SpO2.
• Cân nặng.
b. Điều trị ban đầu
• Oxy qua mặt nạ để cung cấp FiO2 cao và tránh gián đoạn cung cấp oxy mỗi khi chuẩn bị phun khí dung, giữ SpO2 ≥ 95%.
• Adrenalin tiêm dưới da (Adrenalin 1‰ 0,01 ml/kg, tối đa 0,3 ml/lần) hoặc Terbutaline tiêm dưới da (Terbutalin 1‰ 0,01 ml/kg, tối đa 0,3 ml/lần) mỗi 20 phút, tối đa 3 lần. Lý do:
– Tắc nghẽn đường thở nặng nên khí dung ít tác dụng.
– Trong thời gian chuẩn bị dụng cụ phun khí dung (3-5 phút). Hoặc không có sẵn thuốc khí dung.
• Khí dung Salbutamol và Itratropium với nguồn oxy.
• Hydrocortison 5 mg/kg TM mỗi 6 giờ hoặc Methylprednisolon 1mg/kg/lần TM mỗi 6 giờ.
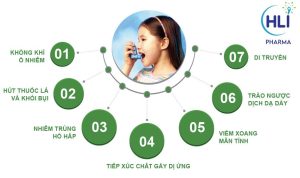
Những yếu tố làm khởi phát cơn hen
c. Điều trị tiếp theo sau 1 giờ đầu
• Đáp ứng tốt: bớt khó thở, SpO2 ≥ 95%.
– Tiếp tục oxy giữ SpO2 ≥ 95%.
– Tiếp tục khí dung Salbutamol và Ipratropium mỗi 4 – 6 giờ trong 24 giờ.
– Tiếp tục Hydrocortison tĩnh mạch hoặc Methylprednisolon TM trong 24 giờ.
• Đáp ứng không hoàn toàn hoặc xấu hơn:
– Tiếp tục oxy giữ SpO2 ≥ 95%.
– Tiếp tục khí dung Salbutamol và Ipratropium mỗi 4 – 6 giờ trong 24 giờ.
– Tiếp tục Hydrocortison tĩnh mạch hoặc Methylprednisolon TM trong 24 giờ.
• Magnesium sulfate truyền tĩnh mạch ở trẻ > 1 tuổi.
• Theophylin truyền tĩnh mạch ở trẻ ≤ 1 tuổi.
• Xét nghiệm khí máu.
d. Diễn tiến không cải thiện hoặc xấu hơn
• Oxy hoặc thở máy.
• Tiếp tục khí dung Salbutamol mỗi giờ trong 3 giờ, sau đó mỗi 2 – 4 giờ cho đến khi cắt cơn.
• Phối hợp với khí dung Ipratropium mỗi giờ trong 3 giờ, sau đó mỗi 4 – 6 giờ cho đến khi cắt cơn.
• Thường ngừng Ipratropium sau 48 giờ để hạn chế tác dụng phụ tương tự Atropin của Itratropium.
• Tiếp tục Corticoid tĩnh mạch.
• β2 giao cảm truyền tĩnh mạch:
– Salbutamol: liều tấn công 15 μg/kg TTM trong 20 phút, sau đó duy trì 1 μg/kg/phút.
– Cần kiểm tra khí máu và Kali máu mỗi 6 giờ.
• Aminophylin truyền tĩnh mạch:
– Tác dụng cải thiện suy hô hấp do tăng hoạt động cơ hoành, tuy nhiên tác dụng phụ nhiều nên chỉ dùng khi thất bại với khí dung.
– Theophylin khoảng an toàn hẹp nên chỉ dùng cơn suyễn nặng không đáp ứng khí dung và Magnesium hoặc đã truyền salbutamol.
• Kháng sinh nếu có viêm phổi hay bằng chứng nhiễm trùng.
e. Xét nghiệm
• Khí máu động mạch.
• Đường huyết, Ion đồ.
• Nồng độ Theophyllin/máu (khi điều trị Theophyllin).
• X-quang ngực: ứ khí, biến chứng tràn khí trung thất, tràn khí màng phổi, viêm phổi bội nhiễm.
f. Theo dõi
• Dấu hiệu sinh tồn.
• Lâm sàng.
• SpO2.
• Khí máu.
• X-quang phổi nghi ngờ viêm phổi bội nhiễm hoặc tràn khí màng phổi.
• Đáp ứng tốt:
– Hết khó thở.
– Không cần oxy.
– SpO2 ≥ 95%.
g. Diễn tiến xấu
• Oxy hoặc thở máy.
• Tiếp tục khí dung Salbutamol mỗi 1-2 giờ.
• Phối hợp với khí dung Itratropium mỗi 4 – 6 giờ.
• Tiếp tục Corticoid tĩnh mạch.
• Tiếp tục Magnesium tĩnh mạch.
• Tiếp tục Theophyllin truyền tĩnh mạch.
• Bù dịch.
• Điều trị rối loạn điện giải.
• Kháng sinh: khi có bội nhiễm: sốt, bạch cầu tăng, đờm mủ, X-quang có viêm phổi.
• Theo dõi khí máu.
• Đặt nội khí quản, thở máy: khi ngừng thở hay thất bại tất cả các điều trị trên.
|
|





