Điều Trị Đợt Cấp COPD quan trọng thế nào?
1. Chiến Lược Điều Trị:

2. Điều Trị Cụ Thể:
2.1. Thuốc Dãn Phế Quản:
Tăng liều hoặc số lần dùng thuốc.
Dùng máy phun khí dung hoặc bình hít định liều kết hợp buồng đệm và nên phối hợp đồng vận β2 và kháng cholinergic.
+ Đồng vận β2: Ventolin 5mg/ml phun khí dung mỗi 6 – 8g.
+ Kháng cholinergic + đồng vận β2: Combivent 1 – 2 ống hoặc Berodual 40 -60 giọt, phun khí dung mỗi 6 – 8 giờ.
Nếu không cải thiện, có thể dùng Terbutaline 0,25mg tiêm dưới da mỗi 4 giờ hoặc theophylline/ aminophylline truyền TM, tuy nhiên cần lưu ý độc tính và tác dụng phụ của thuốc.
Hướng dẫn lại cách sử dụng MDI / MDI+spacer đúng cách hoặc dùng máy phun khí dung
2.2. Corticoỉde Toàn Thân:
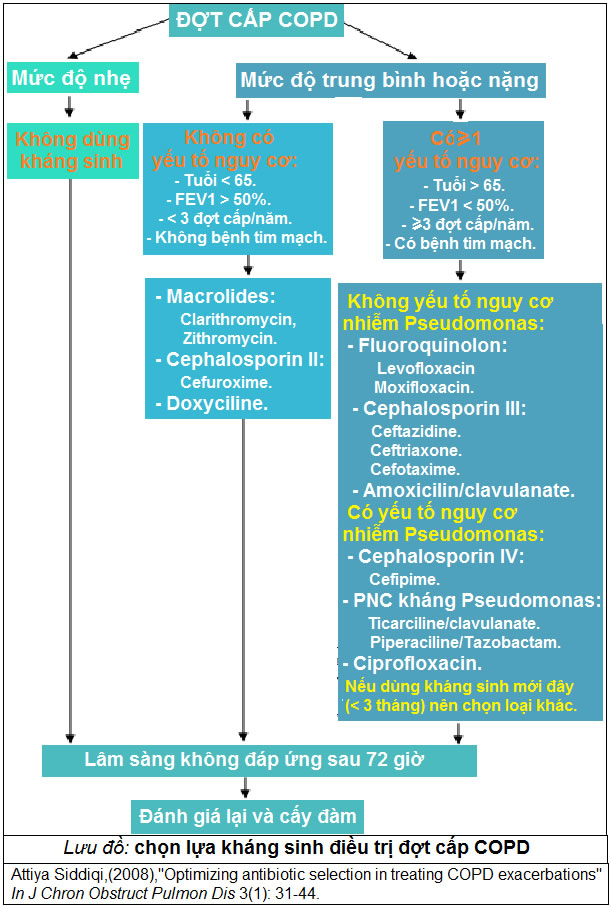
Giảm tỉ lệ thất bại điều trị trong 30 ngày Cải thiện FEV1 nhanh hơn. Giảm khó thở và cải thiện khí máu Không khác biệt về tỉ lệ tử vong. Tăng nguy cơ bị tác dụng phụ của thuốc -Mức độ năng của bệnh.
-Tính chất đàm.
-Độ nhạy của vi khẩn.
+ Thời gian dùng 7-10 ngày.
+ YTNC nhiễm P. aeruginosa:
-Vừa nhập viện gần đây.
-Dùng KS > 4 lần / năm.
-COPD nặng
-Phân lập P. aeruginosa trước đây hoặc trong gđ ổn định
2.4.Thở Oxy:
– Thở oxy mũi:
Liều lượng < 2 lít/phút, không nên cho bệnh nhân thở > 2lít/ phút vì nguy cơ tăng PaCO2 hoặc ức chế hô hấp. Thời gian thở cho đến khi bệnh nhân ra khỏi đợt cấp.
– Thở qua mặt nạ (mask) ventury: ưu điểm hơn thở qua ống thông mũi vì có hệ thống chỉnh nồng độ oxy hít vào. Liều lượng < 28% .
Theo dõi chặt chẽ khí máu động mạch: pH, paCO2, paO2- Đo KMĐM trong vòng 60 phút đầu, mỗi khi thay đổi liều oxy và mỗi khi có thay đổi diễn biến lâm sàng
Điều chỉnh liều oxy sao cho đạt được paO2 >60mmHg (8kPa) hoặc SaO2 > 90% mà không làm paCO2 tăng quá mức.
2.5 Tiêu Chuẩn Nhập ICU:
-Khó thở nặng đáp ứng kém với điều trị ban đầu.
-Thay đổi tri giác (lú lẫn, li bì, hôn mê)
-Thiếu oxy máu thường xuyên hoặc diễn tiến xấu dần (PaO2 <5.3 kPa, 40 mm Hg), và/hoặc tăng thán khí máu nặng và xấu dần(PaCO2 >8.0 kPa, 60 mmHg), và/hoặc toan hô hấp nặng và xấu dần (pH<7.25) bất chấp điều trị oxy hoặc thông khí không xâm lấn.
-Có chỉ định thở máy
-Huyết động không ổn định (cần sử dụng vận mạch)
2.6.Thông Khí Hỗ Trợ:
A. Thông Khí Hỗ Trợ Không Xâm Nhập:
+ Cải thiện triệu chứng.
+ Cải thiện công cơ hô hấp.
+ Cải thiện thông khí phế nang.
+ Giảm tỷ lệ đặt nội khí quản.
+ Giảm chi phí và thời gian nằm viện.
Chỉ định:
Khi có 2 trong 3 tiêu chuẩn sau:
1/ Tần số thở > 25l lần/phút.
2/ Khó thở từ trung bình đến nặng: dùng cơ hô hấp phụ hoặc thở bụng ngực nghịch thường.
3/ Toan máu mức độ vừa tới nặng (pH: 7,2-7,35) + tăng PaCO2 (45-60mmHg). Chống chỉ định:
+ Bệnh nhân ngưng thở.
+ Tụt huyết áp.
+ Rối loạn nhịp phức tạp.
+ Rối loạn tri giác.
+ Chấn thương vùng đầu mặt.
+ Bệnh nhân không hợp tác.
Tiến hành:
Ngày đầu: 12- 16 giờ /ngày hoặc liên tục, chỉ ngưng lại để ăn uống, ho khạc đàm hoặc nghỉ ngơi
Những ngày sau: Giảm dần thời gian thở tùy theo trạng thái lâm sàng của người bệnh, có những đợt tạm nghỉ khoảng 2 – 4 giờ.
Các mode thở thường sử dụng trong thông khí không xâm lấn:Thông khí qua mặt nạ với áp lực dương liên tục hoặc ngắt quãng: ACV, CPAP, BiPAP.
B.Thông Khí Hỗ Trợ Áp Lực Dương Xâm Nhập.
Chỉ định:
+Tần số thở > 35 lần/phút.
+ Bệnh nhân phải dùng tất cả cơ hô hấp phụ.
+ Thở ngực bụng nghịch đảo.
+ Rối loạn tri giác.
+ Bệnh nhân ngưng thở.
+ Toan hô hấp nặng (pH < 7,2).
+ Giảm oxy máu + Truỵ tuần hoàn.
+ Thở không xâm nhập thất bại.
Cài đặt bước đầu:
Mode thở A/C, PSV, SIMV. Dòng dạng vuông
VT= 8 -10 ml/kg lúc bắt đầu. f = 14l/p. I/E = 1/2 – 1/3. FiO2 = 40 – 60 %, SpO2>90%, PeEp = 0 – 3 cmH2O
Tiếp theo:
Giảm VT= 6 – 8 ml/kg và f < 12l/p khi có: kiềm hô hấp
autoPEEP >5 cmH2O, PIP > 35 cmH2O.
Chuyển dạng dòng giảm dần (nếu autoPEEP>5 cmH2O)
Dùng PEEP= 50 – 85% autoPEEP (nếu PEEP>5cmH2O)
Chuyển mode định hướng áp lực (nếu PIP > 35 cmH2O)
Dẫn lưu khí và chấp nhận Herpercapnia (nếu tràn khí MP).
5. XUẤT VIỆN & THEO DÕI
Bệnh nhân có thể được xuất viện khi :
– Tình trạng lâm sàng ổn định ít nhất 24g.
– Chỉ cần dùng thuốc đồng vận P2 2 – 4 lần mỗi ngày.
Theo dõi sau xuất viện:
– Phòng ngừa đợt cấp:
-ICS / LAbA:
+ Salmeterol + Fluticasone + Formoterol + Budesonide Kháng cholinergic tác dụng dài.
+ Tiotropium bromide
– Khám và theo dõi tại phòng khám HH tại địa phương.
– Giới thiệu đến tham gia các chương trình giáo dục sức khỏe cho bệnh nhân BPTNMT, vận động cai thuốc lá, xem xét lại kỹ năng dùng thuốc đường hít, tiêm chủng phòng cúm…
– Xem xét nhu cầu thở oxy dài hạn tại nhà.
Tài Liệu Tham Khảo:
1. Attiya Siddiqi , Optimizing antibiotic selection in treating COPD exacerbations, In J Chron Obstruct Pulmon Dis, (2008), 3(1): 31-44
2. ATS and ERS ,Standarts for the Diagnosis and Management of Patients with COPD, 2004.
3. Gold 2011
Nếu bạn có bất kỳ câu hỏi, xin vui lòng tham khảo ý kiến thầy thuốc để được hỗ trợ tư vấn tốt nhất.
|
|





